Editora: Mônica Roeder de Lima.
CORONARIOPATIAS[]
São as doenças cardíacas causadas por distúrbio do fluxo sanguíneo coronário. Muitas vezes é causado por aterosclerose. As coronariopatias podem causar:
• Angina;
• Infarto do miocárdio;
• Disritmias cardíacas;
• Defeitos da condução sanguínea;
• Insuficiência cardíaca ;
• Morte súbita.
As coronariopatias são divididas em: CARDIOPATIAS ISQUÊMICAS CRÔNICAS E SÍNDROMES CORONÁRIAS AGUDAS.
Fisiologia Coronariana:[]
Controle Metabólico do Fluxo Sanguíneo Coronário[]
O músculo cardíaco baseia-se principalmente nos ácidos graxos e no metabolismo aeróbico, embora o coração também possa recorrer ao metabolismo anaeróbico.
O fluxo sanguíneo é geralmente regulado pela necessidade de oxigênio do musculo cardíaco. Mesmo em condições de repouso o coração extrai e utiliza 60 a 80% do oxigênio do sangue. Como a reserva de oxigênio no sangue é pequena, as artérias coronárias têm de aumentar seu fluxo. O fluxo coronário total é de 225 ml/min (4 a 5% do Débito Cardíaco). Durante atividades físicas vigorosas, o fluxo coronário tem de aumentar quatro a cinco vezes, para atender às necessidades de energia do coração. Maior a demanda, maior o aumento do fluxo coronariano.
As necessidades de oxigênio da fibra miocárdica são atendidas por ajuste fino no fluxo coronariano. Apesar das grandes variações do consumo miocárdico de O2, a saturação de O2 no seio coronário permanece estável devido ao ajuste fino do fluxo sanguíneo promovido pelo mecanismo de auto regulação.
A regulação da microcirculação coronariana (tônus coronário) é dependente de estímulos neurais, mas principalmente METABÓLICOS LOCAIS. Estes agem como mediadores para a vasodilatação que acompanha o aumento do trabalho cardíaco. Os metabólitos são liberados por células miocárdicas ativas.
Metabólitos:
o Íons potássio;
o Ácido lático;
o Dióxido de carbono;
o Adenosina ( possui maior ação vasodilatadora).
Papel fundamental na adaptação do miocárdio às situações de obstrução coronariana:
Vasodilatação Coronária:
- ADENOSINA
- PROSTACICLINA (PGI2)
- ÓXIDO NÍTRICO (ENDOTÉLIO)
- FATOR ATIVADOR DE PLAQUETAS
Vasoconstrição Coronária:
- ENDOTELINA
- AGREGAÇÃO PLAQUETÁRIA
- (TROBOXANE A2)
Auto-regulação Coronária:[]
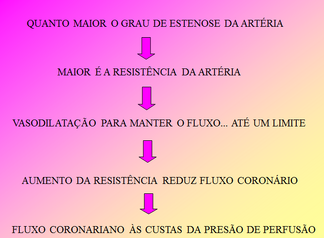
• Fenômeno de relativa independência do fluxo coronário em relação à pressão de perfusão;
• Variações fisiológicas na pressão de perfusão não alteram significativamente o fluxo coronário (60 – 150 mm Hg);
• O aumento da pressão de perfusão causa aumento transitório do fluxo seguido de um rápido retorno aos valores normais, ocasionado pelo aumento da resistência coronária;
• A redução da pressão de perfusão causa redução transitória do fluxo seguido de um rápido retorno aos valores normais, ocasionado pela redução da resistência;
• Fluxo sangüíneo é regulado pela demanda metabólica do miocárdio influenciado por mecanismos neurais e neuro-humorais;
Portanto:
Vasoconstrição e vasodilatação são oscilações fisiológicas que ocorrem constantemente no leito coronário, visam ajustar o suprimento de oxigênio às necessidades metabólicas do miocárdio.
Fonte: Slide professora.
FLUXO CORONÁRIO = (Pressão aorta – Pressão no AD) / Resistência coronária
- Depende diretamente da diferença de pressão entre lado arterial e lado venoso.
Resistência Coronária:
O fluxo varia inversamente com a resistência oferecida pelas coronárias.
Controle Endotelial do Tônus Vascular Coronário[]
As células endoteliais que revestem os vasos sanguíneos contituem uma barreira entre o sangue e a parede arterial, elas têm propriedades antitrombogênicas (inibem a agregação plaquetária e a formação de coágulos). Também produzem fatores vasodilatadores e vasoconstritivos (controle do fluxo sanguíneo). As lesões ateroscleróticas tendem a romper o revestimento endotelial dos vasos sanguíneos.
Circulação colateral[]
Como não existe conexão entres as artérias coronárias, existem canais anastomóticos que unem as pequenas artérias. Com a oclusão dos vasos maiores, os VASOS COLATERAIS aumentam de tamanho e proporcionam canais alternativos para o fluxo sanguíneo.
O inicio das coronariopatias (CP) não apresentam sintomas, decorrente de canais colaterais que se desenvolvem simultaneamente as alterações ateroscleróticas.
Avaliação do Fluxo Sanguíneo Coronário[]
Métodos mais usados:
• Eletrocardiografia (ECG);
• Cateterismo Cardíaco;
• Teste de Estresse de Exercício;
• Teste de Estresse Farmacológico.
Aterosclerose Coronária e a Patogenia das Coronariopatias[]
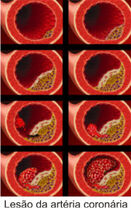
Como já dito, a aterosclerose é a causa mais comum de CP e a ruptura de placas ateroscleróticas a causa mais frequente dos infartos do miocárdio e mortes súbitas. Ela causa redução da área transversa da artéria resultando no aumento do fluxo sanguíneo, pela vasodilatação compensatória, o qual não consegue mais acompanhar aumentos na demanda metabólica. A aterosclerose pode afetar uma das três artérias coronárias epicárdicas principais ou todas elas e seus ramos. Tendem a predominar nos primeiros centímetros da descendente anterior esquerda e da circunflexa esquerda, ou em toda a extensão da artéria coronária direita.
• Endotélio vascular sofre continuamente stress (intimamente relacionada com depósito de gordura subendotelial);
• Alterações no endotélio geram desestruturação ou formação de estrutura diferente do fisiológico;
• O óxido nítrico produzido pelo endotélio tem a função de manter a dilatação de vasos de forma contínua;
• Situações de estresse (como HAS) --> infiltração maior de tecido gorduroso por baixo da lâmina subendotelial (por colesterol como LDL) --> infiltração de células musculares lisas --> formação de células espumosas;
• HDL: Carreador de estruturas gordurosas para que elas retornem ao espaço intravascular;
• Se desequilíbrio --> aumenta deposição de tecido gorduroso subendotelial --> formação de placas ateromatosas;
• lesão endotelial --> ateroma obstrução de luz --> lentificação de fluxo --> risco de formação de trombos;
• A formação de trombo em geral é por ruptura de placa - quanto mais espessa for a cápsula da placa, menor o risco de ter evento agudo;
• Obstrução maior que 50% da secção transversal de um vaso, já há comprometimento importante do fluxo (cerca de 75%).
Placas de Ateroma:
- Placas estáveis ou fixas:
Essas placas obstruem o fluxo sanguíneo, contribuem para a angina estável.
- Placas instáveis ou vulneráveis:
Essas podem se romper, causando a aderência das plaquetas e a formação de trombo. Contribuem para a angina instável e o infarto do miocárdio.
Vulnerabilidade à ruptura:
1. Presença de inflamação;
2. Tamanho da parte central com lipídeos;
3. Ausência de células musculares lisas.
A ruptura da placa pode ocorrer espontaneamente ou desencadeada pelo fluxo sanguíneo e a tensão no vaso.
Trombose e Oclusão de Vasos:
• A ruptura das placas pode ocorrer com ou sem trombose. Quando há uma lesão leve na placa, pode haver oclusões trombóticas intermitentes. A formação de trombo mais extenso pode progredir até que a artéria coronária seja ocluída;
• A região lipídica centralpode proporcionar um estímulo à agregação das plaquetas e à formação de trombos;
• São dois tipos de trombos: trombos brancos(contendo plaquetas) e trombos vermelhos(contendo fibrina).
Hipótese da Aterogênese (Teoria Oxidativa)[]
LDL Nativa sofre OXIDAÇÃO e forma a LDL Modificada, que é rapidamente captada pelo macrófago endotelial que formará as CÉLULAS ESPUMOSAS.
Efeitos da LDL oxidada:
• Provavelmente a oxidação da LDL leva à sua retenção no espaço subendotelial;
• Quimiotaxia de monócitos circulantes para a região subendotelial;
• Imobilização e ativação de macrófagos na região subendotelial e secreção de fatores de crescimento;
• Formação de células espumosas;
• Lesão direta do endotélio, alterando a reatividade vascular;
• Estímulo da proliferação muscular lisa por mecanismos diretos.
Disfunção Endotelial na Aterogênese
Existe significativa alteração da reatividade vascular dependente de endotélio na aterosclerose e na hipercolesterolemia.
Causas:
- Efeito da LDL oxidada
- Produção insuficiente de fator relaxante (NO)
- Destruição acelerada do fator relaxante (NO)
- Produção anormal de radicais livres derivados de O2 (radical superóxido que inativa a ação do NO).
Uma importante consequência da disfunção endotelial é a perda da dilatação de vasos epicárdicos (de condutância) dependente de fluxo durante o exercício. É um fenômeno precoce, que ocorre mesmo em vasos sem sinais angiográficos de aterosclerose, em pessoas hipercolesterolêmicas.
LEMBRAR:
• Arteriosclerose: “endurecimento das artérias”.
• Aterosclerose: forma mais comum de arterioesclerose, “ateroma”.
CARDIOPATIAS ISQUÊMICAS CRÔNICAS[]
Isquemia: Suprimir ou suspender o fluxo sanguíneo.
A isquemia miocárdica ocorre quando a capacidade de suprir sangue das artérias coronárias é inadequado para atender a demanda do coração. São decorrentes da aterosclerose, sendo o vasoespasmo e trombose fatores que contribuem.
Espasmo Coronário:
Vasoespasmo nada mais é do que o fechamento involuntário da artéria impedindo a passagem do fluxo sanguíneo para o coração. É um fator importante no desenvolvimento das síndromes isquêmicas do miocárdio. Pode ocorrer em segmentos arteriais previamente lesados por doença aterosclerótica ou em coronárias angiograficamente normais.
- Angina Estável
Associa-se a obstrução coronária fixa que produz disparidade entre o fluxo sanguíneo coronário e as necessidades metabólicas do miocárdio. É a manifestação inicial da cardiopatia isquêmica. É provocada por esforço físico ou estresse emocional, e aliviada dentro de minutos pelo repouso ou o uso de nitroglicerina.
- Angina Variante (Prinzmetal) ou Vasoespástica
É causada por espasmos das artérias coronárias. Ocorre geralmente durante o repouso ou por exercício mínimo, e frequentemente à noite. Possui um padrão regular de ocorrência (sempre na mesma hora do dia).
- Isquemia Miocárdica Silenciosa
Ocorre na ausência da dor anginal. Os fatores causais são os mesmos que ocorrem na angina: distúrbio do fluxo sanguíneo pelos efeitos da aterosclerose ou vaso espasmo coronário. Afeta três populações:
o Pessoas assintomáticas sem evidencias de coronariopatias;
o Pessoas que tiveram infarto do miocárdio e continuam a apresentar episódios de isquemia silenciosa;
o Pessoas com angina que também possuem episódios de angina silenciosa.
Os episódios podem ser mais curtos e envolver menos tecidos miocárdicos. Há maior incidência em pessoas portadoras de diabetes mellitus.
SÍNDROME CORONÁRIAS AGUDAS[]
- Angina Instável
Pessoas que não apresentam evidência de marcadores séricos de danos miocárdicos. É uma síndrome de isquemia miocárdica situada entes a angina estável e o infarto do miocárdio. Decorre mais comumente da ruptura e reparo das placas ateroscleróticas. Possui três manifestações iniciais:
o Sintomas em repouso (> 20 min)
o Angina de esforço de inicio recente (< 2 meses)
o Aceleração recente (< 2 meses)
A angina clássica( do peito) e a variante podem evoluir para angina instável.
- Infarto Agudo do Miocárdio (explicado em outra pasta).
Aterogênese:[]
“O principal e o mais bem estudado fator de risco para a aterogênese é a presença de dislipidemias”
• Colesterol total > 240 mg/dl = maior incidência de Doença Arterial Coronariana (DAC), de maneira exponencial, quanto maior o nível;
• Colesterol total > 200 mg/dl = incidência aumentada pequena a moderada;
• A fração LDL é a principal fração aterogênica conhecida e níveis acima de 160 mg/dl conferem risco aumentado de DAC;
• HDL > 35-40 mg/dl : redução da incidência de DAC;
• Aterosclerose : substrato genético + hábitos de vida.
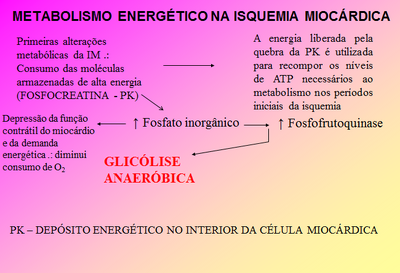
METABOLISMO ENERGÉTICO NA ISQUEMIA MIOCÁRDICA[]
Fonte: Slide professora.
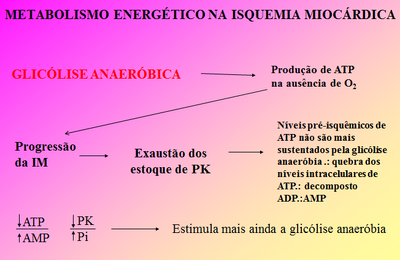
Fonte: Slide professora.
• Se níveis de ATP se mantiverem acima de 60% dos níveis pré-isquêmicos a célula miocárdica ainda é viável, pois se mantém as bombas iônicas da membrana e o equilíbrio da homeostase do Ca++ .
• FUNÇÃO CONTRÁTIL do miocárdio está amplamente comprometida, pois NÃO há energia suficiente para ser usada na contração muscular.
Isquemia Grave e Necrose Celular[]
Na isquemia grave os mecanismos inibitórios superam a estimulação da glicólise anaeróbica. Uma vez os níveis de ATP caindo abaixo de 20% dos níveis pré-isquêmicos, ocorre perda da regulação iônica das membranas, com edema e morte celular.
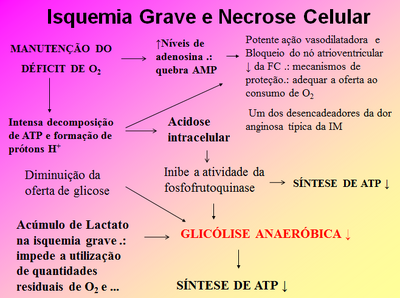
Fonte: Slide professora.
Isquemia Miocárdica e Necrose Miocárdica
Uma vez ultrapassado o limite da auto-regulação do fluxo coronariano e ajuda de possível circulação colateral:
- ISQUEMIA MIOCÁRDICA: Desequilíbrio entre o suprimento de O2 e sua demanda pelo miocárdio.
- Por definição é um desequilíbrio temporário e a disfunção miocárdica provocada é REVERSÍVEL, uma vez que o fluxo normal coronariano se reestabeleça.
- NECROSE MIOCÁRDICA (INFARTO AGUDO DO MIOCÁRDIO): Condições de isquemia prolongada em que há dano IRREVERSÍVEL às células miocárdicas.
Necrose Celular
A lesão IRREVERSÍVEL das células cardíacas depende:
- Do tempo de oclusão da coronária;
- CIRCULAÇÃO COLATERAL;
- Do consumo de O2 do miocárdio.
Sinal de irreversibilidade isquêmica:
- Aumento da permeabilidade da membrana plasmática pelo surgimento de poros;
- liberação na circulação das enzimas cardíacas marcadoras de NECROSE MIOCÁRDICA nos testes clínicos (CK-MB e Troponina).
Referências bibliográficas:
1. KUMAR V, ABBAS AK, FAUSTO N. Robbins e Cotran patologia: bases epidemiológicas das doenças. 7 ed. Rio de Janeiro: Elsevier, 2005.
2. PORTH CM. Fisiopatologia. 6 ed. Rio de Janeiro. Guanabara Koogan, 2004.
LINKS EXTERNOS: